|
 |
- Search
| Korean J Emerg Med Ser > Volume 21(2); 2017 > Article |
Abstract
Purpose
This study measured return of spontaneous circulation (ROSC) in relation to dispatch distance in patients with out-of-hospital cardiac arrest.
Methods
Of 2,347 out-of-hospital cardiac arrest patients transported by emergency medical technicians in J Province between January 1 and December 31, 2015, those under age 18, those with reserved resuscitation, and those with traumatic cardiac arrest, leaving 855 patients in the study sample. ROSC was compared between those with dispatch distance ≤4 km (short dispatch distance, 465 patients) and those with dispatch distance >4 km (long dispatch distance, 390 patients).
Results
The mean was 2.17 km in the short dispatch group and 9.87 km in the long dispatch group (p=.000). Mean distance from was 6.49 km and 13.39 km in the two groups, respectively (p=.000). ROSC differed significantly between the short and long dispatch distance groups (7.1% for short dispatch distance, 3.6% for long dispatch distance, p=.025). The length of time from to cardiopulmonary resuscitation also differed significantly between the short and long dispatch distance groups (8.77 minutes and 14.63 minutes, respectively, p=.000).
Conclusion
ROSC was lower in areas of long dispatch distance compared to those of short dispatch distance. We expect this was most likely due to differences in response time by age and dispatch distance to the scene of cardiac arrest. However, no significant differences were found between the groups in the factors affecting ROSC.
응급의료체계의 반응시간은 병원 전 심장정지 환자의 예후에 중요한 요소로, 일반적으로 기본소생술을 4분 이내 제공할 것을 권장하고 있으나[1], 우리나라 119구급대의 평균 반응시간은 10분으로 나타났다[2]. 이러한 반응시간의 지연은 병원 전 심정지 환자의 생존율이 감소하는 요인으로 Koh 등[3]은 심정지 발생 후 신고부터 병원 도착까지의 시간을 최소화한다면 병원 전 심정지 환자의 예후 향상을 기대할 수 있을 것으로 보고하였으며, Park 등[4]도 심정지 발생 후 빠른 시간 내에 심폐소생술이 시행될 경우 자발순환회복 여부에 영향을 주게 되어 구급차가 현장에 도착하는 시간을 단축시킬 것을 주장하였다. 반응시간 지연은 심정지 환자가 발생하는 장소가 대부분 119안전센터와 거리가 멀어 생기는 문제로 도심에서는 출동 거리가 짧아 반응시간이 단축될 수 있지만 그 외 지역에서는 출동 거리가 멀어 반응시간이 지연되는 것으로 볼 수 있다. Hasegawa 등[5]의 연구에서는 일본에서 발생한 심장정지 환자의 지역별 생존율 편차가 있었으며, Masterson 등[6]의 연구에서는 아일랜드에서 발생한 병원 전 심장정지 환자의 생존 퇴원율이 도심 지역에서 높게 나타났다. 우리나라에서는 심장정지 환자의 생존율을 지역별로 분석하였을 때, 도심 지역인 서울특별시의 경우 약 9%로 전국에서 가장 높게 나타났지만 지방인 충청남도, 전라북도, 경상북도, 경상남도 등은 3%에도 미치지 못하는 생존율의 편차를 보였다[7]. 이러한 지역별 소생률의 차이는 출동 거리에 따른 반응시간의 지연으로 추측되지만 아직까지 이에 대한 근거는 부족하고, 또한 출동 거리에 따른 반응시간 외에 다른 요인들이 영향을 미칠 수 있다.
따라서 본 연구에서는 출동 거리에 따른 병원 전 심장정지 환자의 자발순환회복률에 영향을 미치는 요인을 분석하여 농어촌 등 장거리 출동 지역의 생존율을 높일 수 있는 방안을 모색하고자 한다.
본 연구는 2015년 1월 1일부터 12월 31일까지 J도 소속 119구급대로부터 병원으로 이송된 병원 전 심장정지 환자의 구급활동일지 및 심폐정지환자 세부상황표를 이용하여 분석한 후향적 관찰연구이다.
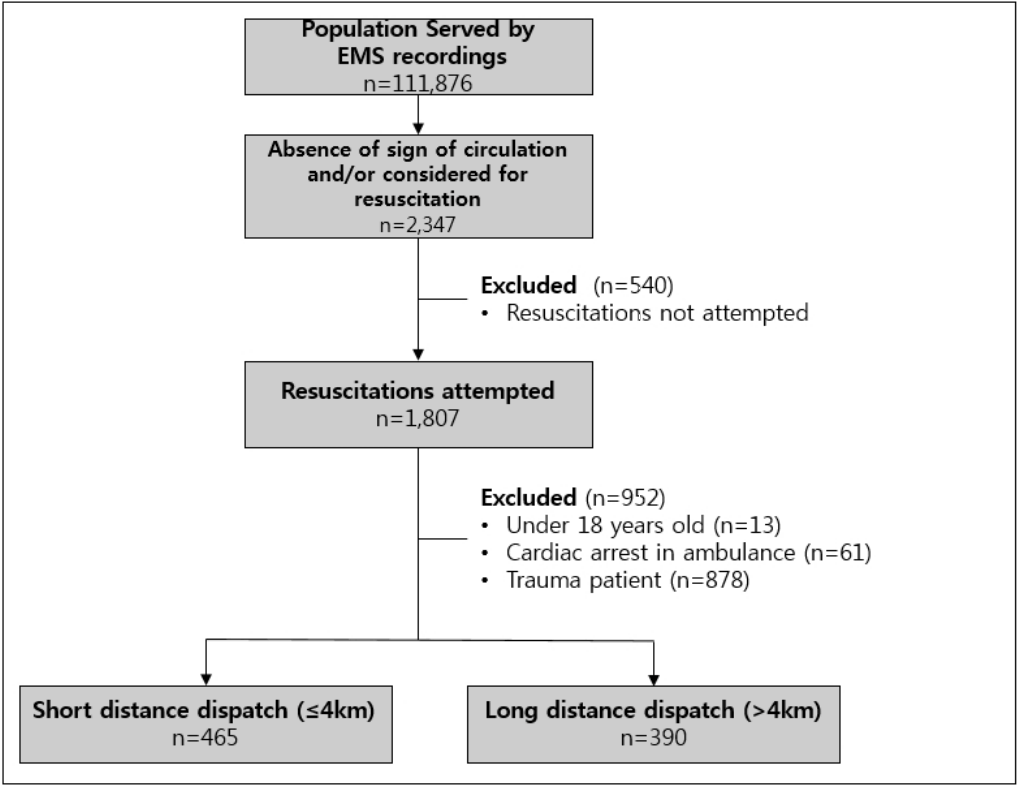
2015년 1월 1일부터 12월 31일까지 병원 전 심장정지 환자를 J도 소속 119구급대가 이송한 2,347명의 구급활동일지 및 심폐정지환자 세부상황표를 이용하여 현장 도착 시 시반 또는 사후강직 등의 명백한 사망이 관찰되거나 보호자의 거부로 의료지도 후에 소생술 유보를 받은 환자 540명, 18세 미만의 심장정지 환자 13명, 이동 중 구급차에서 발생한 심장정지 환자 61명, 외상성 심장정지 환자 878명 등을 제외하였다. 또한 전체 출동 거리의 중앙값은 4 km로 나타났으며 4 km 이하는 단거리 출동지역과 4 km 초과는 장거리 출동지역, 두 군으로 구분하여 각각 465명, 390명을 대상으로 하였다<Fig 1>.
구급활동일지 및 심폐정지환자 세부상황표에서 환자의 연령, 성별, 신고 접수시간, 심폐소생술 시작 시간, 첫 심전도 분석 시간, 첫 제세동 실시 시간, 현장까지의 거리, 현장에서 병원까지의 이송 거리, 심장정지 발생 장소, 심장정지 발생 당시 목격 여부, 목격자에 의한 심폐소생술 시행 여부, 목격자에 의한 제세동 실시 여부, 전화 도움 심폐소생술 시행 여부, 초기 심전도 리듬, 전문기도유지시행 여부, 병원 전 자발순환회복 여부 등의 자료를 취합한 후 출동 거리에 따른 두 군간의 차이를 비교분석하였다.
수집된 자료는 SPSS statistics 21.0(IBMⓇ, USA)을 이용하여 분석하였으며 분석방법은 다음과 같다. 일반적 특성은 빈도와 백분율로 분석하였으며 연속 변수인 연령, 반응시간, 거리는 t-test를 시행하였고, 범주형 변수인 성별, 발생 장소, 심정지 목격 여부, 목격자 심폐소생술, 목격자 제세동, 전화 도움 심폐소생술 시행여부, 전문기도유지 시행여부, 초기 심전도 리듬, 병원 전 자발순환회복은 chi-square test를 시행하였다. 또한 자발순환회복에 영향을 주는 요인간의 분석을 위해 다중 로지스틱 회귀분석을 시행하였다.
출동 거리에 따른 병원 전 심장정지 환자의 특징은 <Table 1>과 같다. 연구대상 855명 중 남성은 61.9%였으며 여성은 38.1%로 나타났고 평균 연령은 70.6세로 나타났다. 반응시간은 신고부터 심폐소생술까지 평균 11.4분, 신고부터 심전도 분석까지 평균 12.6분 신고부터 제세동까지 평균 15.7분으로 나타났으며, 현장까지 거리는 평균 5.7 km, 현장에서 병원까지 거리는 평균 9.6 km로 나타났다. 심장정지 발생장소는 가정 68.5%, 공공장소 24.8%, 기타 6.7%였다. 심장정지를 목격한 경우는 45.3%, 목격자에 의해 심폐소생술이 시행된 경우는 59.4%, 목격자에 의해 제세동이 시행된 경우는 2.5%로 나타났다. 전화 도움 심폐소생술이 시행된 경우는 71.3%였고, 전문기도유지 시행은 22.6%였다. 초기 심전도 리듬이 제세동 가능 리듬이 경우는 13.3%이며, 병원 전 자발순환회복률은 5.5%였다. 또한 단거리 출동지역과 장거리 출동지역으로 구분한 결과 연령은 단거리 출동지역 69.23세, 장거리 출동지역 72.19세로 유의한 차이가 있었다(p=.003). 반응시간은 신고부터 심폐소생술까지 단거리 출동지역 8.77분, 장거리 출동지역 14.63분으로(p=.000), 신고부터 심전도 분석까지는 단거리 출동지역 9.89분, 장거리 출동지역 15.79분이며(p=.000), 신고부터 제세동까지의 시간은 단거리 출동지역 13.36분, 장거리 출동지역 18.27분으로 유의한 차이를 보였다(p=.001). 또한 현장까지 거리에서는 단거리 출동지역 2.17 km, 장거리 출동지역 9.87 km로(p=.000), 병원까지 거리는 각각 6.49 km, 13.39 km로 유의한 차이를 나타냈다(p=.000).
심장정지 발생 장소는 두 군 간의 유의한 차이를 보였으며(p=.001), 전화 도움 심폐소생술 시행은 단거리 출동지역이 67.7%, 장거리 출동지역이 75.6%로 유의한 차이를 보였다(p=.000).
전문기도유지 시행여부는 단거리 출동지역 27.1%, 장거리 출동지역 17.2%로 두 군 간의 유의한 차이를 보였으며(p=.001), 초기 심전도 리듬은 제세동 가능 리듬이 단거리 출동지역에서 16.6%, 장거리 출동지역이 9.5%로 유의한 차이를 보였고(p=.002), 병원 전 자발순환회복은 단거리 출동지역이 7.1%, 장거리 출동지역이 3.6%로 유의한 차이를 보였다(p=.025).
단거리 출동지역의 자발순환회복에 영향을 미치는 요인 분석은 <Table 2>와 같다. 연령은 자발순환회복이 된 군 58.76세, 자발순환회복이 되지 않은 군 70.03세로 유의한 차이를 보였다(p=.000). 반응시간은 신고부터 심전도 분석까지 자발순환회복이 된 군 7.73분, 자발순환회복이 되지 않은 군 10.06분으로 유의한 차이를 보였다(p=.022). 심정지 발생 장소는 두 군 간의 유의한 차이를 보였으며(p=.000), 심장정지 목격 여부는 자발순환회복이 된 군 81.8%, 자발순환회복이 되지 않은 군 44.4%이었으며(p=.000), 목격자 심폐소생술 시행여부는 자발순환회복이 된 군 81.8%, 자발순환회복이 되지 않은 군 59.0%로 유의한 차이를 보였다(p=.010). 전문기도유지 시행여부는 자발순환회복이 된 군 54.5%, 자발순환회복이 되지 않은 군 25.0%로 두 군 간의 유의한 차이를 보였으며(p=.000), 초기 심전도 리듬이 제세동 가능 리듬인 경우는 자발순환회복이 된 군 66.7%, 자발순환회복이 되지 않은 군 12.7%로 유의한 차이를 보였다(p=.000).
장거리 출동지역의 자발순환회복에 영향을 미치는 요인 분석은 <Table 3>과 같다. 연령은 자발순환회복이 된 군 63.21세, 자발순환회복이 되지 않은 군 72.53세로 유의한 차이를 보였다(p=.013).
반응시간은 신고부터 심폐소생술까지 자발순환회복이 된 군 11.57분, 자발순환회복이 되지 않은 군 14.74분으로(p=.032), 신고부터 심전도 분석까지는 자발순환회복이 된 군 11.79분, 자발순환회복이 되지 않은 군 15.94분이며(p=.021), 신고부터 제세동까지 시간은 자발순환회복이 된 군 11.09분, 자발순환회복이 되지 않은 군 18.78분으로 유의한 차이를 보였다(p=.000). 현장까지 거리에서는 자발순환회복이 된 군 6.45 km, 자발순환회복이 되지 않은 군 10.00 km로 유의한 차이를 보였다(p=.000). 심정지 발생 장소는 두 군 간의 유의한 차이를 보였으며(p=.031), 심정지 목격 여부에서는 자발순환회복이 된 군 78.6%, 자발순환회복이 되지 않은 군 41.8%이었으며(p=.000), 초기 심전도 리듬이 제세동 가능 리듬인 경우는 자발순환회복이 된 군 71.4%, 자발순환회복이 되지 않은 군 7.2%로 유의한 차이를 보였다(p=.000).
병원 전 심장정지 환자의 예후에 미치는 요인을 분석한 문헌은 다양하다. Masterson 등[6]의 연구에서는 도심과 지방에서 발생한 심장정지 환자를 분석한 결과 첫 심전도 리듬, 심장정지 발생 장소, 목격자에 의한 심폐소생술과 제세동 시행, 반응시간이 8분 이내일 경우 생존 퇴원율이 높게 나타났으며, Lyon 등[8]의 연구에서는 심장정지 발생 장소가 구급대와 12마일 이상 떨어진 곳일 경우 생존자가 없었으며 이로 인해 출동 거리와 생존 퇴원율이 강한 상관관계를 보였다. Earnest 등[9]의 연구에서는 심장정지 발생 장소가 소방서로부터 멀어질수록 반응시간이 지연되어 생존율도 낮은 것으로 보고하였다. 국내의 연구에서도 119구급대의 신고부터 출동까지의 시간, 현장 도착 시간이 짧을수록 자발순환회복에 영향을 주는 것으로 보고하였다[10,11]. 본 연구에서는 출동 거리에 따른 병원 전 심장정지 환자의 특징에서 연령, 반응시간, 발생장소, 전화 도움 심폐소생술, 초기 심전도 리듬에서 단거리 출동지역과 장거리 출동지역 사이에 차이를 보여 선행연구와 비슷한 결과를 보였다. 그러나 전문기도유지 시행여부는 선행연구와 다르게 유의한 차이를 보였으나 아직까지 전문기도유지 시행여부와 병원 전 심정지 환자의 소생률 사이의 관계는 근거가 충분하지 않아 이에 대한 추가적인 연구가 필요하다.
단거리 출동지역에서 발생한 심장정지 환자 중 현장까지의 거리 및 병원까지의 거리에서 자발순환회복에 유의한 차이가 없는 것으로 나타났으며, 이는 도심권에 집중된 고층건물의 영향을 배제한 단순 거리 측정으로 인한 것일 것이다. 또한 공공장소에서 자발순환회복 비율이 높게 나타났으며, 이는 Franek 등[12]의 연구에서도 공공장소에서 발생한 심장정지 환자가 반응시간도 짧았고, 자발순환회복률 및 신경학적 생존 퇴원율이 가정보다 높게 나타난 결과와 유사하다. 공공장소의 경우 심정지 목격 여부 빈도가 높아 목격자에 의한 심폐소생술 여부에도 연계적으로 영향을 미쳐 결과적으로 자발순환회복이 높아진 것이다.
장거리 출동지역에서 발생한 심장정지 환자에서는 연령, 시간적 요소, 현장까지의 거리, 발생장소, 목격여부, 초기 심전도 리듬에서 자발순환회복에 유의한 차이를 보였다. 발생 장소에서는 자발순환회복이 된 군에서 공공장소 빈도가 높았으며, 이는 마을회관 및 동사무소 등 사람이 밀집한 지역에서 발생하여 목격자의 비율이 높아 자발순환회복으로 이어진 것이다.
변수들이 자발순환회복에 영향을 미치는 정도를 알아보기 위해 시행된 다중 로지스틱 회귀분석에서는 단거리 출동지역에서는 신고에서부터 리듬분석까지의 시간이, 장거리 출동지역에서는 연령이 가장 영향을 미치는 변수였으나, 다른 변수와 큰 차이를 보이지 않았다.
단거리 출동지역과 장거리 출동지역에서 발생한 심장정지 사례는 반응시간뿐만 아니라 연령, 발생장소, 전화 도움 심폐소생술 시행여부, 전문기도유지 시행여부, 초기 심전도 리듬에서 차이를 보였다. 하지만 단거리 출동지역과 장거리 출동지역을 따로 분류해서 자발순환회복에 영향을 미치는 변수를 분석한 결과 자발순환회복에 영향을 미치는 요인은 전문기도유지 시행여부와 현장까지의 거리를 제외하면 두 군 모두 동일한 것으로 나타났다. 출동 거리와 상관없이 심장정지가 목격 되지 않은 경우는 반응시간을 지연시키고, 제세동이 불가능한 초기 심전도 리듬과 함께 낮은 자발순환회복률로 이어진다. 따라서 병원 전 심장정지 환자의 예후를 향상시키기 위해서는 생존 사슬의 첫 단계부터 취약한 요인을 찾아 강화해야 한다는 보편적 전략이 장거리 출동지역에서도 동일하게 적용될 수 있다.
그러나 장거리 출동지역에서 더 낮은 자발순환회복률을 보이는 이유는 현장까지의 물리적인 출동 거리의 증가로 반응시간을 더욱 연장시켰다는 점과 심정지 환자가 고령이라는 점이 주요인일 것이다. Hasegawa 등[5]의 연구에서는 일본의 전국 심장정지 환자를 분석한 결과 미국과 달리 신경학적 생존율이 낮게 나타났으며 이는 병원 전 심장정지 환자의 초기 심전도에서 제세동이 가능한 심전도의 빈도가 낮다는 점과 고령 인구증가로 인한 결과로 분석하였다. 연령은 운명적 요소로 불가피한 측면이 있지만, 상대적으로 고령 환자가 더 밀집한 장거리 출동지역에서의 심혈관 예방 등은 심정지 환자의 예후 향상에 더욱 의미를 가진다고 볼 수 있다. Layon 등[8]은 시골지역에서 발생하는 병원 전 심장정지 환자의 생존율을 높이기 위해서는 구급차의 효율적 배치, 근거리에 있는 1차 반응자를 동원하거나 목격자에 의한 심폐소생술 비율을 높일 것을 주장하였다. 따라서 현장까지의 출동 거리는 119안전센터의 밀도를 높여 해결할 수 있겠으나 물리적 한계를 완전히 극복하기는 제약이 있으며, 공공장소에서 발생한 심정지 환자의 예후가 좋은 점을 고려하였을 때, 농어촌 지역의 공공장소인 마을회관, 경로당, 보건소 및 보건지소, 파출소, 학교 등에서 심정지 환자에 대한 현장처치 능력을 강화하는 것이 도움이 될 것이다.
본 연구의 제한점은 자발순환회복이라는 단기적 예후만을 가지고 분석을 하였다는 점이다. 출동 거리에 따른 심정지 환자의 예후를 세밀히 분석하고 적절한 전략을 수립하기 위해서는 생존율과 신경학적 회복률과 같은 장기적 예후의 분석이 필수적이다. 또한 목격자에 의한 제세동, 전화 도움 심폐소생술 시행여부는 단거리 출동지역과 장거리 출동지역에서 차이를 보였으나, 다수의 소생 의학 관련 문헌의 근거와는 달리 두 지역에서 모두 의미있는 변수는 아니었다. 다만 목격자에 의한 제세동이 의미 없는 이유는 빈도가 너무 낮은 것으로 추측되며 이에 대한 추가적인 연구가 필요하다. 그리고 국내에서의 전화 도움 심폐소생술은 2014년부터 단계적으로 시행된 시스템으로 2015년 특정지역의 병원 전 심장정지 환자를 대상으로 한 본 연구결과를 전화 도움 심폐소생술의 효과를 논하는 근거로 삼기에는 시기적으로 적절하지 않다.
Table 1.
Characteristics of out of hospital cardiac arrest according to dispatch distance (N=855)
| Category | Total N (%) |
Group |
t/x2 | p | ||
|---|---|---|---|---|---|---|
| SDD* N (%) | LDD† N (%) | |||||
| Sex | Male | 529 (61.9) | 297 (63.9) | 232 (58.4) | 1.728 | .203 |
| Female | 326 (38.1) | 168 (36.1) | 158 (41.6) | |||
|
|
||||||
| Age | 70.6 | 69.23±14.79 | 72.19±13.81 | -3.030 | .003* | |
|
|
||||||
| Response time (minute) | Call to CPR‡ | 11.4 | 8.77±5.33 | 14.63±5.43 | -15.852 | .000* |
| Call to analysis | 12.6 | 9.89±5.62 | 15.79±6.61 | -13.920 | .000* | |
| Call to defibrillation | 15.7 | 13.36±15.73 | 18.27±9.92 | -3.416 | .001* | |
|
|
||||||
| Distance (km) | To scene | 5.7 | 2.17±1.07 | 9.87±5.56 | -26.931 | .000* |
| To hospital | 9.6 | 6.49±8.57 | 13.39±9.26 | -11.234 | .000* | |
|
|
||||||
| Location of arrest | Home | 586 (68.5) | 325 (69.9) | 261 (66.9) | 13.078 | .001* |
| Public place | 212 (24.8) | 122 (26.2) | 90 (23.1) | |||
| Other | 57 (6.7) | 18 (3.9) | 39 (10.0) | |||
|
|
||||||
| Witness | Yes | 387 (45.3) | 219 (47.1) | 168 (43.1) | 1.383 | .240 |
| No | 468 (54.7) | 246 (52.9) | 222 (56.9) | |||
|
|
||||||
| Bystander CPR‡ | Yes | 508 (59.4) | 282 (60.6) | 226 (57.9) | .640 | .424 |
| No | 347 (40.6) | 183 (39.4) | 164 (42.1) | |||
|
|
||||||
| Bystander defibrillation | Yes | 21 (2.5) | 12 (2.6) | 9 (2.3) | .066 | .797 |
| No | 834 (97.5) | 453 (97.4) | 381 (97.7) | |||
|
|
||||||
| Dispatcher-assisted CPR‡ | Yes | 610 (71.3) | 315 (67.7) | 295 (75.6) | 22.458 | .000* |
| No | 245 (28.7) | 150 (32.3) | 95 (24.4) | |||
|
|
||||||
| Advanced airway | Yes | 193 (22.6) | 126 (27.1) | 67 (17.2) | 11.936 | .001* |
| No | 662 (77.4) | 339 (72.9) | 323 (82.8) | |||
|
|
||||||
| First monitored rhythm | Shockable | 114 (13.3) | 77 (16.6) | 37 (9.5) | 9.180 | .002* |
| Non shockable | 741 (86.7) | 388 (83.4) | 353 (90.5) | |||
|
|
||||||
| Pre-hospital ROSC§ | Yes | 47 (5.5) | 33 (7.1) | 14 (3.6) | 5.022 | .025* |
| No | 808 (94.5) | 432 (92.9) | 376 (96.4) | |||
Table 2.
Factors affecting return of spontaneous circulation in short distance dispatch (N=465)
| Category |
ROSC* |
t/x2 | p | ||
|---|---|---|---|---|---|
| Yes N (%) | No N (%) | ||||
| Sex | Male | 26 (78.8) | 271 (62.7) | 3.425 | .089 |
| Female | 7 (21.2) | 161 (37.3) | |||
|
|
|||||
| Age | 58.76±13.94 | 70.03±14.57 | -4.462 | .000* | |
|
|
|||||
| Response time (minute) | Call to CPR† | 7.03±3.17 | 8.90±5.44 | -1.947 | .052 |
| Call to analysis | 7.73±3.00 | 10.06±5.74 | -2.307 | .022* | |
| Call to defibrillation | 15.37±34.64 | 12.99±8.87 | .355 | .725 | |
|
|
|||||
| Distance (km) | To scene | 1.89±0.98 | 2.20±1.08 | -1.560 | .120 |
| To hospital | 5.27±7.51 | 6.58±8.65 | -.846 | .398 | |
|
|
|||||
| Location of arrest | Home | 10 (30.3) | 315 (72.9) | 27.343 | .000* |
| Public place | 21 (63.6) | 101 (23.4) | |||
| Other | 2 (6.1) | 16 (3.7) | |||
|
|
|||||
| Witness | Yes | 27 (81.8) | 192 (44.4) | 17.187 | .000* |
| No | 6 (18.2) | 240 (55.6) | |||
|
|
|||||
| Bystander CPR† | Yes | 27 (81.8) | 255 (59.0) | 6.672 | .010* |
| No | 6 (18.2) | 177 (41.0) | |||
|
|
|||||
| Bystander defibrillation | Yes | 1 (3.0) | 32 (2.5) | .029 | .866 |
| No | 11 (97.0) | 421 (97.5) | |||
|
|
|||||
| Dispatcher-assisted CPR† | Yes | 23 (69.7) | 292 (67.6) | .592 | .744 |
| No | 10 (30.3) | 140 (32.4) | |||
|
|
|||||
| Advanced airway | Yes | 18 (54.5) | 108 (25.0) | 13.548 | .000* |
| No | 15 (45.5) | 324 (75.0) | |||
|
|
|||||
| First monitored rhythm | Shockable | 22 (66.7) | 55 (12.7) | 64.546 | .000* |
| Non shockable | 11 (33.3) | 377 (87.3) | |||
Table 3.
Factors affecting return of spontaneous circulation in long distance dispatch (N=390)
| Category |
ROSC* |
t/x2 | p | ||
|---|---|---|---|---|---|
| Yes N (%) | No N (%) | ||||
| Sex | Male | 11 (78.6) | 221 (58.8) | 2.195 | .172 |
| Female | 3 (21.4) | 155 (41.2) | |||
|
|
|||||
| Age | 63.21±15.44 | 72.53±13.66 | -2.495 | .013* | |
|
|
|||||
| Response time (minute) | Call to CPR† | 11.57±5.46 | 14.74±5.40 | -2.153 | .032* |
| Call to analysis | 11.79±4.59 | 15.94±6.63 | -2.326 | .021* | |
| Call to defibrillation | 11.09±2.77 | 18.78±10.05 | -6.605 | .000* | |
|
|
|||||
| Distance (km) | To scene | 6.45±2.15 | 10.00±5.61 | -5.523 | .000* |
| To hospital | 15.81±19.98 | 13.30±8.65 | .469 | .647 | |
|
|
|||||
| Location of arrest | Home | 5 (35.7) | 256 (68.1) | 6.941 | .031* |
| Public place | 7 (50.0) | 83 (22.1) | |||
| Other | 2 (14.3) | 37 (9.8) | |||
|
|
|||||
| Witness | Yes | 11 (78.6) | 157 (41.8) | 7.461 | .006* |
| No | 3 (21.4) | 219 (58.2) | |||
|
|
|||||
| Bystander CPR† | Yes | 11 (78.6) | 215 (57.2) | 2.534 | .111 |
| No | 3 (21.4) | 161 (42.8) | |||
|
|
|||||
| Bystander defibrillation | Yes | 0 (0.0) | 9 (2.4) | .343 | .558 |
| No | 14 (100.0) | 367 (97.6) | |||
|
|
|||||
| Dispatcher-assisted CPR† | Yes | 11 (78.6) | 284 (75.5) | 1.360 | .507 |
| No | 3 (21.4) | 92 (24.5) | |||
|
|
|||||
| Advanced airway | Yes | 2 (14.3) | 65 (17.3) | .085 | .770 |
| No | 12 (85.7) | 311 (82.7) | |||
|
|
|||||
| First monitored rhythm | Shockable | 10 (71.4) | 27 (7.2) | 64.881 | .000* |
| Non shockable | 4 (28.6) | 349 (92.7) | |||
Table 4.
Multivariate logistic regression model for factors associated with return of spontaneous circulation in short distance dispatch
| OR† | (95% CI‡) | p | ||
|---|---|---|---|---|
| SDD§ | Call to Analysis | 1.217 | (1.030-1.439) | .021* |
|
|
||||
| Age | 1.075 | (1.037-1.115) | .000* | |
|
|
||||
| Location of Arrest | ||||
|
|
||||
| Home | 3.162 | (0.451-22.173) | .247 | |
|
|
||||
| Public place | 1.115 | (0.165-7.516) | .911 | |
|
|
||||
| Arrest, Witness | 0.191 | (0.059-0.620) | .006* | |
|
|
||||
| Bystander CPR∥ | 0.553 | (0.154-1.984) | .363 | |
|
|
||||
| Dispatcher-assisted CPR∥ | 1.402 | (0.403-4.880) | .641 | |
|
|
||||
| Advanced airway | 0.560 | (0.222-1.416) | .221 | |
|
|
||||
| First monitored rhythm | 0.125 | (0.047-0.331) | .000* | |
Table 5.
Multivariate logistic regression model for factors associated with return of spontaneous circulation in long dispatch distance
| OR† | (95% CI‡) | p | ||
|---|---|---|---|---|
| LDD§ | Call to CPR∥ | 1.184 | (0.378-3.703) | .772 |
|
|
||||
| Call to analysis | 2.129 | (0.607-7.475) | .238 | |
|
|
||||
| Call to defibrillation | 0.907 | (0.622-1.323) | .613 | |
|
|
||||
| Distance to scene | 1.044 | (0.501-2.174) | .908 | |
|
|
||||
| Age | 1.125 | (1.003-1.262) | .044* | |
|
|
||||
| Location of arrest | ||||
|
|
||||
| Home | 0.013 | (0.000-3.835) | .135 | |
|
|
||||
| Public place | 1.373 | (0.074-25.590) | .832 | |
|
|
||||
| Arrest, Witness | 0.417 | (0.022-7.980) | .561 | |
|
|
||||
| First monitored rhythm | 0.002 | (0.000-0.556) | .030* | |
References
1. Saner H, Morger C, Eser P, von Planta M. Dual dispatch early defibrillation in out-of-hospital cardiac arrest in a mixed urban-rural population. Resuscitation 2013;84(9):1197-202. https://doi.org/10.1016/j.resuscitation.2013.02.023


2. Ministry of Public Safety and Security. 119 EMS service statistical year book. 1st ed, Sejong special self-governing city: Ministry of Public Safety and Security, 2016. 96-7.
3. Koh BY, Park YS. Clinical characteristics and prehospital care in prehospital cardiac arrest by paramedic’s reports. J of Korea Academia-Industrial cooperation Society 2010;11(4):1540-6. https://doi.org/10.5762/KAIS.2010.11.4.1540


4. Park IS, Kim EJ, Sohn HS, Kang SH. Factors influencing the return of spontaneous circulation of patients with out-of-hospital cardiac arrest. J of Digital Policy & Management 2013;11(9):229-38
5. Hasegawa K, Tsugawa Y, Camargo CA Jr, Hiraide A, Brown DF. Regional variability in survival outcomes of out-of-hospital cardiac arrest: The all-Japan Utstein Registry. Resuscitation 2013;84(8):1099-107. https://doi.org/10.1016/j.resuscitation.2013.03.007


6. Masterson S, Wright P, O’Donnell C, Vellinga A, Murphy AW, Hennelly D, et al. Urban and rural differences in out-of-hospital cardiac arrest in Ireland. Resuscitation 2015;91:42-7. https://doi.org/10.1016/j.resuscitation.2015.03.012


7. Statistics Korea. Cardiac arrest survey. Available at: http://kosis.kr/statHtml/statHtml.do?orgId=117&tblId=DT_11788N_011&conn_path=I2, 2016.
8. Lyon RM, Cobbe SM, Bradley JM, Grubb NR. Surviving out of hospital cardiac arrest at home: a postcode lottery? Emerg Med J 2004;21(5):619-24. https://doi.org/10.1136/emj.2003.010363



9. Earnest A, Ong MEH, Shahidah N, Ng WM, Foo C, Nott DJ. Spatial analysis of ambulance response times related to prehospital cardiac arrests in the city-state of Singapore. Prehosp Emerg Care 2012;16(2):256-65. https://doi.org/10.3109/10903127.2011.615974


10. Jung EK, Shin JH. Effects on recovery of spontaneous circulation that can be defibrillated cardiac arrest patients before being hospitalized. Korean Rev of Crisis & Emergency Management 2014;10(1):125-37
11. Cho BJ, Kim SR. The effect factors of survival rate in the patients with cardiac arrest. Journal of Korea Academia-Industrial cooperation Society 2014;15(2):760-6. https://doi.org/10.5762/KAIS.2014.15.2.760


12. Franek O, Pokorna M, Sukupova P. Pre-hospital cardiac arrest in Prague, Czech Republic-the Utstein style report. Resuscitation 2010;81(7):831-5. https://doi.org/10.1016/j.resuscitation.2010.03.005