Ⅰ. 서 론
돌연 심장사(sudden cardiac death, SCD)를 일으키는 부정맥은 대체로 단형 심실빈맥과 다형 심실빈맥, 심실세동 등의 빈맥성 부정맥(tachyarrhythmia)과 무맥성 전기활동(pulseless electrical activity, PEA) 그리고 적은 수의 서맥성 부정맥에 의한 무수축(asystole)으로 인해 발생하게 된다[1]. 심정지 상황에서 발생하는 부정맥 중 다형 심실빈맥(polymorphic ventricular tachycardia, PMVT)은 QRS군의 형태와 축이 다양하며 빠른 변화가 관찰되는 것이 특징이다. 다형 심실빈맥은 종종 자발적 소실을 보이기도 하지만, 반복되는 실신(syncope) 또는 돌연 심장사(SCD)에 이르기까지 다양한 증상을 보인다[2]. 이 중에도 선천적이거나 후천적인 다른 원인에 의해 QT 간격(QT interval)의 연장이 확인된 다형 심실빈맥을 비틀림 심실빈맥(torsades de pointes, TdP)이라 한다[3]. 일반적인 성인의 정상 QT 간격은 남성의 경우 440 ~ 460msec, 여성은 440 ~470msec 이내이며, QT 간격이 연장되는 원인으로는 저칼륨혈증(hypokalemia), 저마그네슘혈증(hypomagnesemia), 아미오다론(amiodarone) 투여 등에 의하여 연장될 수 있다[4].
2015년부터 일부 지역에서 스마트 의료지도(smart advanced life support, SALS) 시범사업이 시행되고 있다. 시범사업을 통해 병원 밖 심정지(out-of-hospital cardiac arrest, OHCA) 상황에서 119구급대원이 영상기기를 이용한 의료지도를 통해 전문기도 유지와 에피네프린 및 아미오다론 투여를 포함한 전문 심장소생술을 시행할 수 있게 되었다. 하지만 선행연구에 따르면 QT 간격 연장에 의한 다형 심실빈맥(PMVT)의 항부정맥제로 리도카인 투여가 효과적이라고 밝혔으나[5], 현재 119구급차 내에 항부정맥제로 아미오다론만을 구비하도록 되어 있다.
이에 저자는 아미오다론을 복용 중인 환자에서 발생한 다형 심실빈맥 리듬에 스마트 의료지도(SALS)를 받아 수행한 전문 심장소생술에서 아미오다론을 투여한 병원 밖 심정지(OHCA) 1예를 보고하는 바이다.
Ⅱ. 증 례
•환자 : 이OO, 남자, 52세
•주소 : 내원 한시간 반 전 발생한 심정지로 자발 순환 회복되어 내원
•현병력 : 마지막으로 정상적인 모습이 확인된 시간에서 10분 후 의식이 없는 채로 발견되어 119에 신고되었으며, 스마트 의료지도를 통해 전문 심장소생술이 시행되었다.
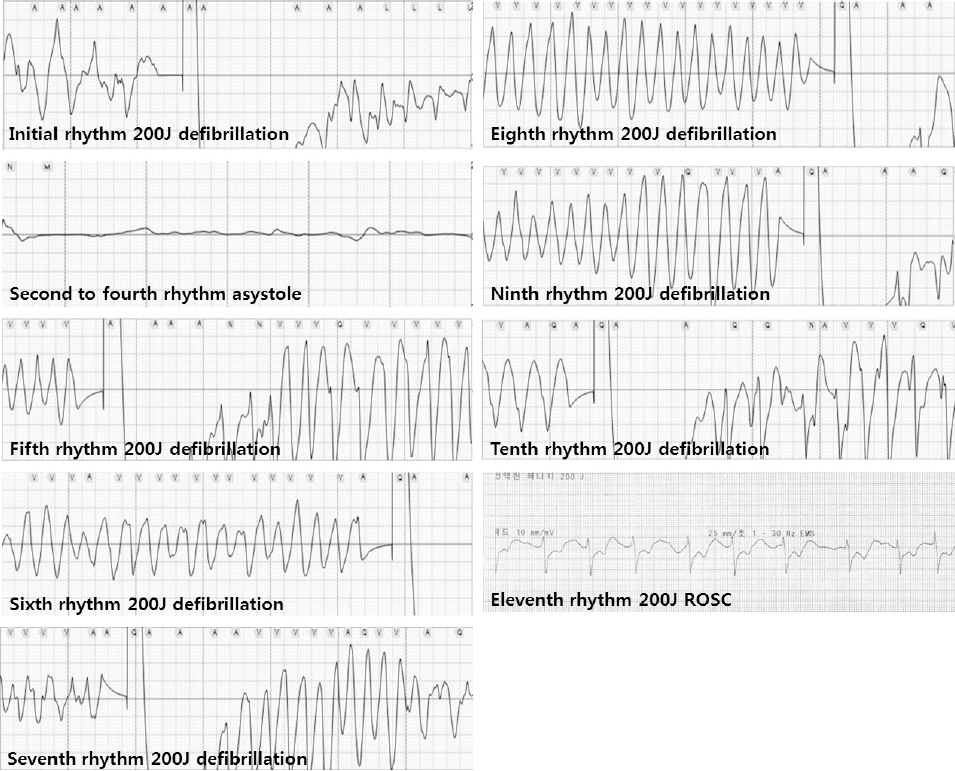
•소생 과정 : 심정지 목격 후 보호자에 의한 심폐소생술이 시행되었고, 신고 10분 후 119구급대원이 도착하였다. 심전도상 초기에는 다형 심실빈맥(PMVT)을 확인하여 200J 제세동을 시행하였고, 두 번째 리듬은 무수축(asystole) 상태로 후착대가 도착하여 의료지도를 받아 I-gel 삽입 및 정맥로 확보 후 에피네프린 1mg을 투여하였다. 네 번째 리듬까지 무수축(Asystole)을 보이다가 다섯 번째 리듬에서 다형 심실빈맥(PMVT)을 보여 200J 제세동 및 에피네프린 1mg 투여하였다. 여덟 번째 리듬까지 다형 심실빈맥(PMVT)이 지속되어 아미오다론 300mg을 투여하였다. 이후 전문심장소생술에도 지속적인 다형 심실빈맥(PMVT)을 보이며 자발순환 회복되지 않아 병원 이송이 결정되어 병원으로 이송 중 자발 순환을 회복하였다. 자발순환 회복 전까지 10번의 리듬 확인을 통해 총 7회의 200J 제세동과 에피네프린 5회 투여, 아미오다론 1회가 투여되었다<Fig. 1>. 병원 도착 후, 2분간 지속된 무수축이 2회 발생하여 가슴 압박 시행과 에피네프린 1mg씩을 투여한 후, 자발 순환을 회복하였다.
•과거력 및 사회력 : 심부전, 위 천공, 인공 관절 치환술, 담낭 절제술을 시행한 과거력이 있었다.
•약물복용 : 라식스, 아미오다론(200mg), 와파린을 복용하고 있었다.
•신체검사 소견 : 내원 시 혈압 151/100mmHg, 맥박수 91회/분, 인공호흡 14회/분, 체온은 34.4℃였으며, Glasgow coma scale(GCS)은 eye opening 1, motor response 4였고, verbal response는 기관 삽관으로 확인 불가하였다. 동공반사는 3mm로 고정되어 있었으며, 환자의 흡기 시에 연가양 흉부(flail chest)의 모순운동(paradoxical movement)이 관찰되었다.
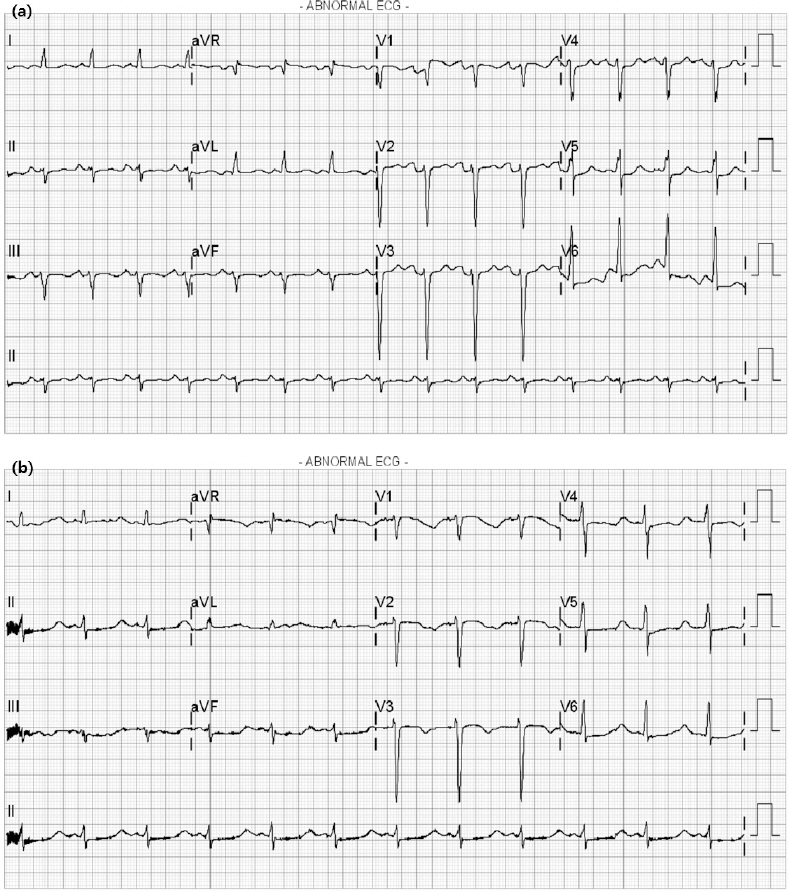
•심전도 소견 : 내원 당시 초기 심전도는 맥박수 92회/분의 정상동리듬(normal sinus rhythm)을 보였으며, 리드 I과 aVL에서 QT 간격이 연장된 소견을 보였다. 다음날 시행한 12 리드 심전도에서는 12 리드 모두에서 QT 간격이 연장된 소견을 확인할 수 있었다<Fig. 2>.
•검사실 소견 : 혈액 검사에서 트로포닌 I (troponin I)는 0.81ng/mL로 상승, T-pro BNP는 9,314pg/mL로 상승, 칼슘은 0.87 mmol/L로 감소, 마그네슘은 0.81mg/dL로 감소되어 있었다.
•방사선학적 소견 : 특별한 소견은 보이지 않았다.
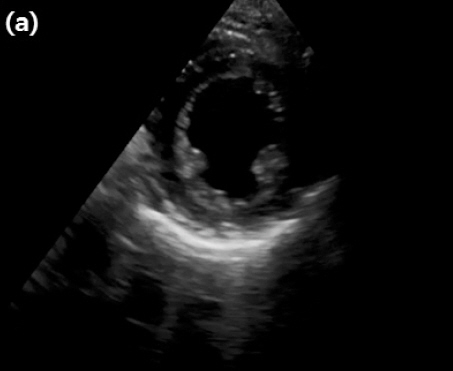
•심초음파 소견 : 심초음파에서는 심박출률(ejection fraction, EF)이 30% 이하로 감소되어 있었다<Fig. 3>.
•치료 및 임상경과 : 환자는 목표체온 유지치료(targeted temperature management, TTM)와 함께 감소된 마그네슘을 교정하고, 비 지속적 비틀림 심실빈맥(non-sustained torsades de pointes)에 대해 리도카인을 투여하였다. 목표체온 유지치료 종료 후, 의식 혼미(stupor)상태로 기관절개술(tracheostomy)을 시행하였고, 타 병원으로 전원하였다.
Fig. 1
Out of hospital care until the ROSC rhythm spectrum. Amiodarone bolus 300mg injected at 8th rhythm PMVT.
Ⅲ. 고 찰
QT 간격의 연장은 칼륨 통로의 문제로 인해 칼륨 정류 흐름의 지연 또는 억제로 인해 발생한다. 이로 인해 심실의 재분극(Repolarization)이 연장되고, 이소성 박동에 의한 R on T 현상으로 비틀림 심실빈맥(TdP)이 발생한다[6]. 심정지 상황에서의 비틀림 심실빈맥은 제세동, 마그네슘과 칼륨 등 전해질 교정, 경정맥 심장 박동 조율(transvenous pacing, TVP) 등의 처치가 권장되고 있다. 한편, QT 간격 연장에 관한 치료 약물로써 리도카인의 투여 또한 QT 간격연장을 감소시켜, 소생에 있어 효과가 있다고 밝혀졌다[5]. 선행연구에 따르면 긴QT증후군 환자에서 발생한 비틀림 심실빈맥은 대부분 제세동(defibrillation)과 마그네슘 그리고 리도카인을 투여하였을 때 자발 순환이 회복되는 것을 알 수 있었다[7]. 반면에 아미오다론은 베타차단제, 칼슘차단제, 나트륨 통로 억제, 칼륨통로 억제의 특성을 모두 갖는 항부정맥제로, 칼륨 통로 억제를 통해 심장의 활동전위를 늘려 심장 세포의 불응기를 증가시키는 효과가 있다. 칼륨 통로 억제 효과로 QT 간격 연장이 발생할 수 있고, 1% 미만에서 비틀림 심실빈맥이 발생할 수 있는 위험성이 있다[3,8]. 이에 본 예에서의 심정지는 저마그네슘 혈증과 아미오다론 복용으로 인하여 칼륨 통로 억제 작용으로 발생한 다형 심실빈맥인 비틀림 심실빈맥을 의심할 수 있었다.
또한 병원 밖 심정지(OHCA) 환자에게서 1회 이상의 제세동 후 지속되는 심실세동이나 다형 심실빈맥에서 항부정맥제인 아미오다론이나 리도카인을 주입하였을 때, 두 약물 간의 생존율이나 신경학적 예후 및 생존 퇴원율에서 차이를 보이지 않았다[9].
이처럼 다형 심실빈맥에 대한 항부정맥제로 리도카인은 Class Ib 항부정맥제로 fast와 slow 두 나트륨 통로 억제 효과로 심근세포의 상대적 불응기를 감소시키고, 심근의 자율성을 감소시켜 부정맥의 발생이 억제 또는 치료에 도움이 된다. 현재 병원 밖 심정지(OHCA)에서 119구급대원의 전문 심장소생술을 통한 에피네프린 투여와 제세동에도 반응을 보이지 않고 지속되는 다형 심실빈맥에 대해 항부정맥제로 선택될 수 있는 약물은 구급차에 보유되어 있지 않은 상황이다. 비틀림 심실빈맥에서 아미오다론 투여는 오히려 QT 간격을 연장시켜 비틀림 심실빈맥을 더욱 더 지속되게 하고 빈맥 치료를 더욱 더디게 할 수 있다.
본 예에서도 환자는 현장 소생술 중 아미오다론 투여 후 제세동에 반응이 나타나지 않고, 지속되는 비틀림 심실빈맥 리듬이 관찰되었다. 소생 후 12유도 심전도에서 QT 간격 연장이 확인되었고 심전도 모니터 상에서 비 지속적 비틀림 심실빈맥(non-sustained torsades de pointes) 리듬이 관찰되어, 리도카인과 마그네슘을 투여 후 소실되는 것을 확인할 수 있었다.
따라서, 병원 밖 심정지 환자에서 제세동에 반응을 보이지 않는 다형 심실빈맥에 항부정맥제로 리도카인 투여가 고려되어야 하며, 구급차 내에 리도카인이 갖추어질 수 있도록 개선되어야 한다.